Fármacos antiasmáticos y broncodilatadores: farmacología especial
Documento de Universidad sobre Fármacos Antiasmáticos y Broncodilatadores. El Pdf, un conjunto de apuntes universitarios, aborda la farmacología especial, la fisiopatología del asma y los mecanismos de acción de los fármacos, incluyendo antagonistas muscarínicos y corticosteroides.
Ver más18 páginas

Visualiza gratis el PDF completo
Regístrate para acceder al documento completo y transformarlo con la IA.
Vista previa
Esquema Inicial del Tema
- Introducción
- Fisiopatología
- Tratamiento del asma bronquial.
- Broncodilatadores
- Agonistas beta 2 adrenérgicos
- Metilxantinas
- Antagonistas muscarínicos
- Corticosteroides
- Cromolinas
- Dianas terapéuticas
- Investigación en el asma
Curso: 2023 - 2024
Profesor: Cristina Alcaraz
Comisionistas:
Susana
Martínez
Sánchez, Isabel María Sandoval Gil,
Marina López y Ana García
Este tema lo ha dado la misma
profesora en años anteriores. En
cursiva lo que dijo en el año 22/23 y
no ha dicho en este.
Introducción al Asma
Definición de Asma: el asma es una hiperrespuesta hiperactiva, es decir, se genera una hiperrespuesta inmune a un
estímulo que para la mayoría de las personas no representa una amenaza. En niños pequeños es más frecuente,
posiblemente como respuesta por el desarrollo y maduración del tejido. Se trata de un estado de hiperreactividad con
dos componentes bien diferenciados, el inflamatorio y el broncoconstrictor.
El asma es una alteración inflamatoria crónica, que modifica y empeora el intercambio gaseoso. Tiene una base
genética inmunitaria. Se caracteriza por producir una obstrucción generalizada en el árbol bronquial. Es reversible
cuando desaparece el estímulo. Ocurre una hipersensibilidad e hiperreactividad bronquial específica a los
estímulos. Solamente reaccionan las personas que están condicionadas.
Una persona tiene una respuesta asmática porque reacciona a estímulos menores de un agonista (el estímulo es
específico de cada persona y algunos de ellos no se han conseguido determinar). Se produce hipersensibilidad e
hiperrespuesta a dosis muy pequeñas (es decir, se detectan dosis bajas y se responde de forma exagerada, alterada,
ante ellas). A la larga, se produce daño irreversible en la membrana del bronquio.
Nota: La membrana sería la última diana de los fármacos.
Causas de la Hiperreactividad Bronquial
La hiperreactividad bronquial (afectando tanto a las glándulas como a la capa muscular), puede ser debida a:
- Alérgenos
Tema 3: Fármacos antiasmáticos y broncodilatadores
Página 1Farmacología especial
Bloque 1
- Ejercicio
- Infecciones respiratorias
- Contaminantes ambientales
- Fármacos: AINEs, B-bloqueantes
- Tabaco.
- Frío.
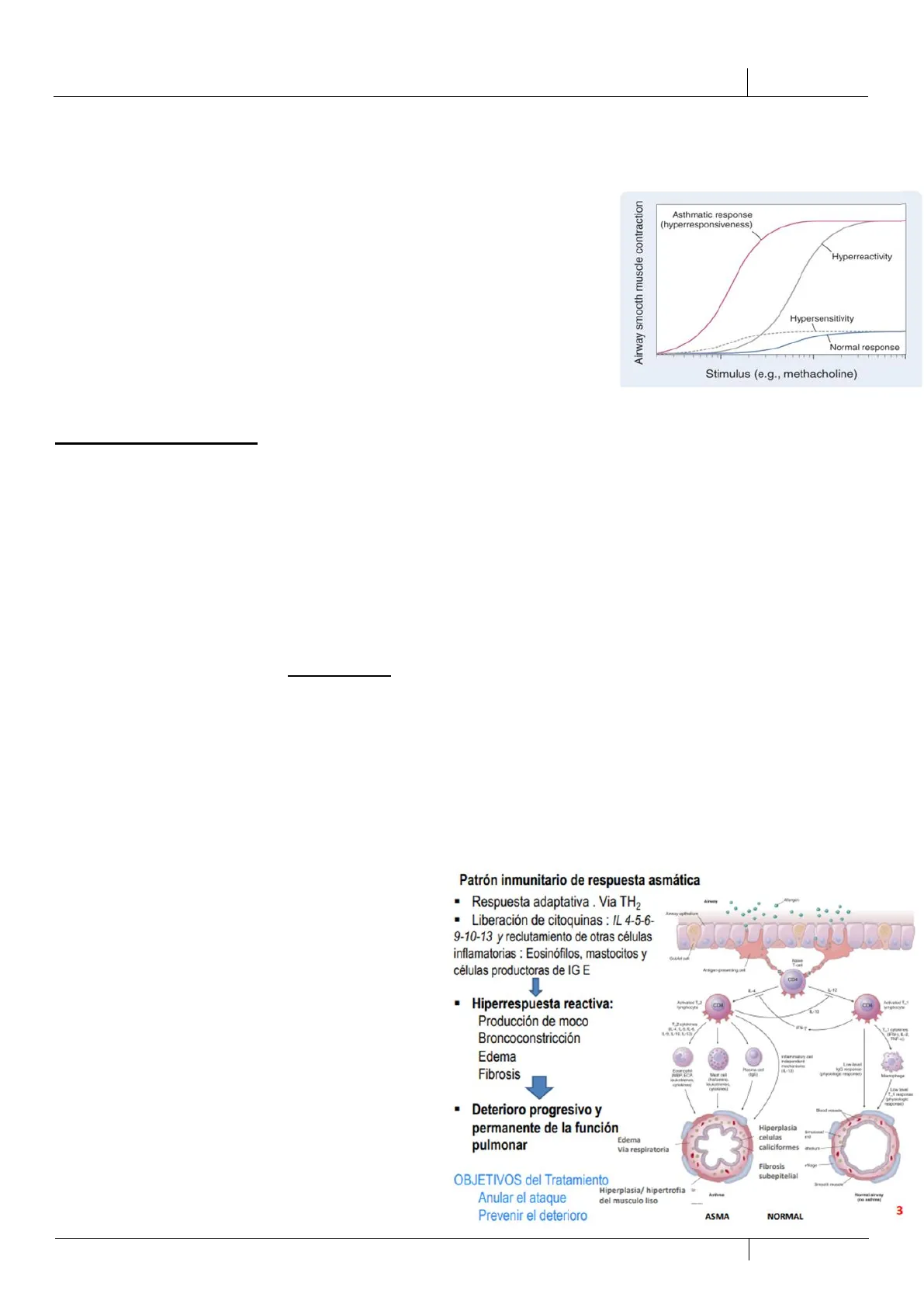
En la gráfica de la derecha vemos una curva de test de metacolina (activador
del músculo). En el eje x tenemos la cantidad de estímulo (metacolina) y en el
eje y tenemos el nivel de contracción muscular. Vemos como se
hipersensibiliza en los asmáticos (curva roja) en comparación con las personas
no asmáticas (curva azul). No se sabe el origen de esta hiperrespuesta.
Airway smooth muscle contraction
Asthmatic response
(hyperresponsiveness)
Hyperreactivity
Hypersensitivity
Normal response
Stimulus (e.g., methacholine)
Fisiopatología del Asma
Hemos podido ver que puede haber diferentes desencadenantes, como el desarrollo y maduración del tejido en
niños, pero está comprobado que está ligado a la respuesta adaptativa que se produce por diferentes vías:
- Respuesta normal. Si nosotros tenemos un estímulo nocivo que llega a las vía aéreas, nos vamos a defender
de una forma razonable con una respuesta TH1 genera las citoquinas IL-2, IFN-Y y TNF-alfa que producen
una broncodilatación normal con una secreción mucosa leve y estimulación ajustada, no excesiva. En este
caso hay una baja activación de linfocitos Th1 y de IgG.
- Respuesta asmática (en individuos que están genéticamente determinados): es la vía hiperactivada. En
asmáticos se produce la respuesta TH2 que provoca la liberación de múltiples interleuquinas específicas:
ILe 4, 5, 6, 9, 10 y 13; destaca la 9, 10, 4 y 5 y células inflamatorias diferentes que van a provocar una
tormenta inmunitaria. Generan una hiperrespuesta linfocitaria, activa la movilización de eosinófilos, de
mastocitos preformados y células productoras de IgE. Y todo ello contribuye a producir una respuesta
exagerada que con la repetición va edematizando la vía respiratoria causa una hiperplasia e hipertrofia del
musculo liso, una hiperplasia de las células caliciformes, comúnmente conocidas como productoras de moco,
y secundariamente con el tiempo, una fibrosis pulmonar, que subyace en todas esas alteraciones crónicas de
pulmón que afectan a la hiperreactividad y a la secreción. [En resumen: producción de moco,
broncoconstricción, edema y fibrosis.]
Nota: de este apartado, solo ha dicho lo que está en
negrita. El resto de explicación es de la comisión del
año pasado. La dejamos para que se entienda mejor.
El objetivo del tratamiento no es curar, es anular el
ataque. Cuantos menos ataques se producen, menos
daño irreversible (recordemos que el daño irreversible
se producía a la larga). Queremos prevenir los ataques
para que no se produzcan y por tanto evitar el
deterioro progresivo y las posibles consecuencias que
tiene esta enfermedad, como la fibrosis. (curar ahora
mismo no es una posibilidad).
Patrón Inmunitario de Respuesta Asmática
- Respuesta adaptativa . Via TH2
- Liberación de citoquinas : IL 4-5-6-
9-10-13 y reclutamiento de otras células
inflamatorias : Eosinófilos, mastocitos y
células productoras de IG E
- Hiperrespuesta reactiva:
Producción de moco
Broncoconstricción
Edema
Fibrosis
CDI
T.2 care
vfarevary cul
IF ECP
- Deterioro progresivo y
permanente de la función
pulmonar
Bood want
Hiperplasia
celulas
caliciformes
erstmal
Edema
Via respiratoria
Fibrosis
subepitelial
Objetivos del Tratamiento del Asma
OBJETIVOS del Tratamiento
Anular el ataque
Prevenir el deterioro
Hiperplasia/ hipertrofia
del musculo liso
ASMA
NORMAL
(no autural
3
Tema 3: Fármacos antiasmáticos y broncodilatadores
Página 2Farmacología especial
Bloque 1
¿Por qué las células tienen una respuesta exagerada? No se sabe bien, no se conoce la base de la modificación
genética. Parece ser que está relacionado con la falta de costumbre a sufrir la estimulación de determinados procesos
(niños que no pasan nada, niños que están muy protegidos). También es más frecuente en deportistas de élite, pero
como se ha mencionado, su mecanismo se desconoce.
Fases de la Respuesta Asmática
Con todo esto, se describen dos fases:
1º fase: primero se produce un broncoespasmo agudo, que se va suavizando y que se produce por la inhalación de
los antígenos. Se emplean fármacos inhaladores de primera fase para revertir el broncoespasmo.
2º fase: inflamatoria y que se estabiliza y no cesa de una forma veloz. Aumenta conforme a la repetición de los
ataques asmáticos. La curación realmente está en disminuir la reactividad, la capacidad o resolución inflamatoria
Tipos de Fármacos para el Asma
Por ello existen dos tipos de fármacos principales:
- Los broncodilatadores o llamada también terapia de ataque o de rescate, que intenta dilatar los músculos
para que el paciente no se ahogue.
- Antiinflamatorios. Es un tratamiento muy activo, de fondo, que tolera a largo plazo.
Existen dos dianas de ataque y por tanto dos tipos de fármacos que administrar. Uno de ellos será el agudo o
rescatador que salva al paciente de la broncoconstricción. Posteriormente hay que desensibilizar progresivamente al
paciente para prevenir que los ataques de asma sucesivos provoquen problemas añadidos a su asma. El problema
más importante es el inmunitario, y por tanto lo primario es el rescate para que el paciente siga vivo.
Tratamiento del Asma Bronquial
- Broncodilatadores (son la terapia de ataque o de rescate). Intenta dilatar los músculos para que no se ahogue el
paciente. Podemos elegir cualquiera de ellos según las condiciones que nos sean más favorables para buscar un
efecto un poco más específico, más adaptado.
- Agonistas de los receptores ß2-adrenérgicos
- Anticolinérgicos
- Xantinas
- Antiinflamatorios: modifican la respuesta tardía. Es un tratamiento de fondo y curativo. En la mayoría de los
casos afecta sólo a la inmunogenicidad (al desarrollo del ataque inmunogénico).
- Corticoides
- Estabilizadores de los mastocitos
- Cromoglicato
- Nedocromilo
- Inhibidores de los leucotrienos (encargados de la liberación inflamatoria tisular)
Tema 3: Fármacos antiasmáticos y broncodilatadores
Página 3Farmacología especial
Bloque 1
- Agentes biológicos desensibilizantes (Ac monoclonal) (previene la sensibilización produciendo desensibilización:
vacuna)
- Omalizumab: contra los mediadores que se liberan, no contra la causa original (porque no la sabemos).
Inhalation
3.0
Diluent
FEV, (litres)
2.5
Grass pollen
2.0-
1.5
Early phase:
bronchospasm
Late phase:
inflammation
1.0-
NO.
0 1 2 3 4 5 6 7 8
memegenerator.es
Lo normal sería empezar con los agentes biológicos desensibilizantes. Ahora se están empezando a utilizar más, ya
que se ha desarrollado una nueva disciplina llamada Farmacoeconomía en la que se evalúa el coste total de la
patología de un individuo a la seguridad y se busca la estrategia menos costosa. La estrategia más costosa en
unidades es la vacuna, pero a su vez, la menos costosa en sumatorio total es también la vacuna porque se evitan
hospitalizaciones, revisiones, tratamientos ...
Broncodilatadores
Agonistas Beta 2 Adrenérgicos
Tienen un mecanismo muy conocido, sistemático y específico. Son los fármacos broncodilatadores por excelencia.
Actúan sobre el receptor ß2 específico, acoplado a una proteína G, por medio del aumento del AMPc (activación de
PKA). El proceso se basa en una broncodilatación por medio de mecanismos celulares. Los factores de transcripción
actúan directamente en la membrana y reducen la permeabilidad iónica, modificando el potencial de reposo,
inactivando el potencial de membrana progresivamente y
consiguiendo así la broncodilatación directa. Se produce una menor
₿2 agonist
fosforilación de la cadena ligera de la miosina
Adenylyl cyclase
- 4 [Ca2+i] (Importante). Disminuye la salida de calcio.
- salida de K+ estabilizando la membrana
- Menor P MCL20
Todo ello provoca un impedimento de la actividad muscular.
₿2-adrenergic
receptor
B
-
Phosphodiesterase
GTP
ATP
CAMP
AMP
Theophylline
[Ca ** ]
salida K*i
Menor P* MCL 20
1
PKA
Bronchodilation
Tema 3: Fármacos antiasmáticos y broncodilatadores
Página 4
¿VERDAD QUE ES
MUY BONITA LA
FARMACOLOGIA?