Infermieristica in sala operatoria e perioperatoria: anestesia loco-regionale
Slide dall'Università di Parma su Infermieristica in sala operatoria e perioperatoria. Il Pdf è una presentazione didattica del corso di laurea in Infermieristica (a.a. 2021/22) che illustra l'anestesia subaracnoidea, le posizioni del paziente e i punti di repere anatomici.
Mostra di più59 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
UNIVERSITÀ DI PARMA
Corso di laurea in Infermieristica
a.a. 2021/22 "Infermieristica in sala operatoria e perioperatoria" Parma, 07 Dicembre 2021ARMENSIS
Anestesia loco-regionale
Definizione e vantaggi
+ 3 9 anesthetist · L'anestesia loco-regionale determina l'interruzione provvisoria della conduzione neurosensoriale da qualunque regione del corpo i cui nervi siano accessibili con un approccio esterno, con la possibilità di interessare o meno l'attività motoria, ma conservando l'integrità della coscienza; . Non altera i delicati equilibri metabolici e cardio-respiratori che l'anestesia generale inevitabilmente destabilizza, come per esempio nei paziente anziani, con patologie croniche o compromessi; · Può inoltre essere scelta in casi di urgenza in pazienti a stomaco pieno per i quali l'anestesia generale aumenta il rischio di inalazione di materiale gastroenterico nelle vie respiratorie;
Conduzione neurosensoriale
Conduzione corteccia sensoriale X Nocicettore Stimolo nervosoMENSIS
Sistema nervoso: cenni di anatomia-fisiologia
Componenti del sistema nervoso
+ 3 9 anesthetist Sistema nervoso Cervello Sistema nervoso periferico Sistema nervoso centrale Sistema nervoso centrale periferico autonomo somatico simpatico parasimpaticoMENSIS
Sistema nervoso centrale e periferico
+ 3 9 anesthetist Sistema nervoso Cervello Sistema nervoso periferico Sistema nervoso centrale Sistema nervoso Sistema nervoso centrale (SNC) (encefalo e midollo spinale) afferente efferente Sensibilità viscerale autonomo somatico Organi di senso Sensibilità somatica simpatico parasimpatico Sistema nervoso periferico (SNP)ARMENSIS
Trasmissione della sensibilità dolorifica
Percorso dello stimolo dolorifico
+ 3 9 anesthetist · Gli stimoli esterni, e in particolar modo gli stimoli dolorifici e sensitivi, raggiungono il sistema nervoso attraverso un sistema centripeto; · Lo stimolo, captato dai recettori periferici, corre lungo le fibre nervose fino ad arrivare a livello della sostanza grigia delle corna posteriori del midollo spinale; lo stimolo sensitivo prosegue poi il suo percorso e giunge alla corteccia cerebrale dove diviene cosciente e quindi percepito; · Vi sono 12 paia di nervi cranici che innervano i territori craniofacciali e 31 paia di nervi spinali (8 cervicali, 12 toracici, 5 lombari, 5 sacrali e 1 coccigeo) che innervano il tronco e gli arti superiori ed inferiore, · Ogni nervo è costituito dalla fusione delle radici o corna anteriore (fibre motorie e autonome) e posteriori (fibre sensitive);
Struttura del midollo spinale
Segnale dal cervello Segnale verso il bianca Materia Materia grigia cervello A Percorso discendente (moto) Percorso ascendente (sensazione) Muscolo Sensazione (es: tocco) Via nervosa sensoriale Radice sensoriale (posteriore) Nervo spinale Via nervosa motoria Radice motoria (anteriore) Struttura del midollo spinaleARMENSIS
Metameri e fibre nervose
+ 3 9 anesthetist · Ogni nervo spinale riversa la propria competenza su specifiche zone che vengono chiamate metameri; I nervi sono costituiti da un insieme di fibre nervose diverse le une dalle altre che si differenziano fondamentalmente per il loro ruolo e per la misura del loro diametro che è inversamente proporzionale alla velocità di trasmissione dell'impulso nervoso; · Le fibre nervose simpatiche e parasimpatiche hanno un diametro molto piccolo, seguono in ordine di grandezza crescente: le fibre sensitive del dolore, della temperatura, le fibre motrici dei muscoli e le fibre sensitive di tatto e pressione (più la fibra ha un diametro piccolo e maggiore è la sensibilità all'anestetico); · Anestetizzando un nervo misto il blocco avviene nel seguente ordine:
- Blocco delle fibre simpatiche e parasimpatiche che si manifesta con vasodilatazione che il paziente percepisce come sensazione di calore;
- Blocco delle fibre della sensibilità dolorifica e termica;
- Blocco delle fibre motorie e della sensibilità tattile;
Struttura di un nervo
Struttura di un Nervo Fasci di Assoni Assone di un- NeuroneARMENSIS
Anestesia loco-regionale: anestetici locali
Meccanismo d'azione degli anestetici locali
+ 4 9 anesthetist · L'anestesia loco-regionale viene realizzata attraverso farmaci definiti «anestetici locali» che possono essere applicati a diversi livelli per raggiungere piani d'anestesia sempre maggiori; · Gli anestetici locali agiscono a livello della membrana cellulare della fibra nervosa, detta assone, impedendo che i canali del Na+ funzionino normalmente. L'impulso nervoso si diffonde lungo in nervo grazie allo spostamento di alcuni ioni dallo spazio extracellulare a quello intracellulare, in particolare gli ioni Na+. · Gli anestetici locali producono, nel punto dove sono stati iniettati e a valle di questo, una temporanea sospensione della «propagazione del messaggio nervoso», sia in senso centripeto (fibre sensitive) sia in senso centrifugo (fibre motorie e del sistema autonomo) impedendo allo stimolo dolorifico di arrivare al cervello e quindi diventare cosciente;
Propagazione del messaggio nervoso
Assone Primo potenziale d'azione Na Segmento di assone Secondo potenziale d'azione 2 K Terzo potenziale d'azione 3 NaARMENSIS
Anestesia loco-regionale: anestetici
Sottoclassi di anestetici locali
+ 3 9 anesthetist · Gli anestetici locali sono schematizzabili in due sottoclassi: · Gli esteri: hanno una breve emivita, idrolizzati dalle pseudocolinesterasi e velocemente smaltiti, sono responsabili di frequenti reazioni allergiche (in Italia poco utilizzati); · Gli amidi: hanno emivita varia e vengono biodegradati a livello epatico. Sono i più usati, molto maneggevoli, hanno un rapido e durevole effetto, se necessario possono essere ripetuti. Sono rappresentati da: lidocaina, mepivacaina, bupivacaina, ropivacaina, levobupivacaina;
Lidocaina
Lidocaine CH3 CH3 0 -CH3 N H CH3 C4H2N2O 22ARMENSIS
Caratteristiche degli anestetici locali amidi
+ 3 9 anesthetist Anestetici locali: amidi caratteristiche Lidocaina Capostipite degli anestetici locali, rapido tempo di raggiungimento dell'effetto e media durata d'azione. Provoca vasodilatazione locale e trova indicazione per l'anestesia di superficie. Mepivacaina Potenza simile alla lidocaina, agisce velocemente ma ha una durata d'azione maggiore (circa 2-3 ore). Trova indicazione in molte tipologie di anestesia: infiltrazioni, regionale endovenosa, blocchi nervosi periferici. Bupivacaina Anestetico molto potente (4 volte maggiore rispetto alla mepivacaina), raggiunge l'effetto più lentamente ma ha una durata d'azione cha va da 3 a 6 ore. Trova indicazione nell'anestesia di infiltrazioni e nei blocchi periferici e centrali. Ropivacaina Rapida velocità di insorgenza, simile alla bupivacaina, ma al contrario di questa ha una bassa liposolubilità e quindi, pur determinando un blocco sensitivo simile, determina un blocco motorio più breve, ottenendo un eccellente blocco differenziale. Trova indicazioni nella terapia antalgica e nel postoperatorio. Levobupivacaina Presenta caratteristiche simili alla bupivacaina. Trova indicazione nell'anestesia loco-regionale (infiltrazione, blocchi nervosi periferici).ARMENSIS
Anestesia loco-regionale: monitoraggio
Monitoraggio di base
+ 4 9 anesthetist · Il monitoraggio di base è costituito da: · Tracciato elettrocardiogra · Pulsossimetria (SpO2); · Pressione arteriosa non invasiva (NIBP, non invasive blood pressure); · Il monitoraggio della pressione arteriosa va eseguito ogni 5 minuti o meno se le condizioni emodinamiche sono instabili, come spesso si osserva nei primi minuti dall'esecuzione del blocco centrale subaracnoideo; · Il monitoraggio strumentale non può sostituire un'attenta e costante osservazione clinica da parte dell'anestesista o dell'infermiere d'anestesia che dovranno valutare: stato di coscienza, colorito delle mucose, sudorazione, temperatura, estensione del blocco e stato generale del paziente;ARMENSIS
Continuità del monitoraggio e strumentazione
+ 4 9 anesthetist . Il monitoraggio non va mai interrotto, soprattutto durate le prime fasi. Se dopo aver effettuato il blocco si rende necessario trasportare il paziente in un altro luogo, il monitoraggio va continuato; . Il paziente che viene sottoposto a un blocco deve sempre avere un accesso venoso periferico sicuro, di calibro adatto e accessibile; · L'esecuzione di un blocco periferico/centrale deve avvenire in una sala completa di tutto lo strumentario richiesto per la rapida anestesia generale e per la rianimazione cardiopolmonare: · Sistema di ventilazione manuale/respiratore meccanico; · Aspiratore; · Monitor con funzione defibrillatore; · Set per intubazione endotracheale; · Farmaci e materiale d'anestesia;ARMENSIS
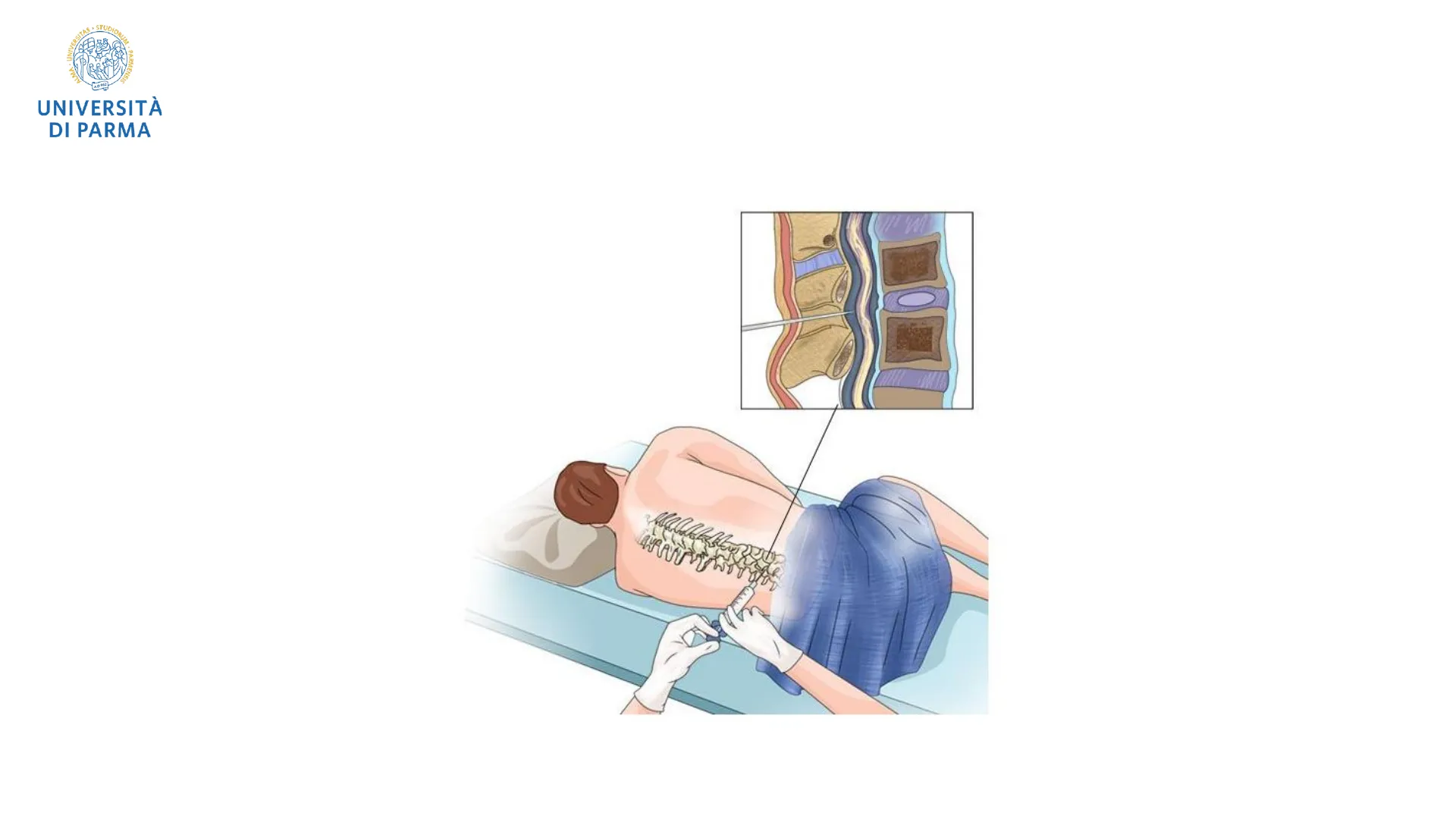
Anestesia loco-regionale: classificazione
Livelli di azione dell'anestesia loco-regionale
+ 9 anesthetist L'anestesia loco-regionale può agire a diversi livelli per interrompere il percorso della trasmissione dello stimolo doloroso che dall'estrema periferia raggiunge il cervello;
Tipi di anestesia loco-regionale
Anestesia loco-regionale Blocchi periferici Blocchi centrali 1 a. topica / di superficie a. per infiltrazione a. regionale endovenosa a. tronculare e plessica peridurale spinaleRMENSIS
Anestesia loco-regionale: blocchi periferici
Anestesia locale topica o di superficie
+ 3 9 anesthetist · Avviene per contatto tra l'anestetico locale e la cute integra oppure le mucose; · Sulla cute integra l'anestetico, applicato solitamente sotto forma di crema, agisce non prima di circa 30 minuti di contatto e l'effetto può durare da 2 a 4 ore. Un esempio emblematico è rappresentato dall'EMLA, una crema composta da lidocaina a 2,5% e prilocaina a 2,5%, utilizzata in ambito pediatrico per bambini superiori all'anno di età per prevenire il dolore della venipuntura; · Può venire applicato anche in forma liquida o di crema sulle mucose; ha in questi casi un effetto molto più rapido, anestetizzandole in circa 1-5 minuti (cornea, congiuntive, cavo orale, vie aeree superiori e inferiori e le mucose ano-genito-urinarie sono tutti esempi di distretti ben anestetizzabili con anestesia topica);
EMLA Crema
FC 3284 EMLA™ Creal 5 g cream without dressing EMLA" Cream 5% Each gram contains Lidocaine 25 mg Pilotaine 25 mg ithesia AstraZeneca 2 EMLA~ Cream