Linee guida europee per la gestione dello STEMI e complicanze post-infarto
Documento da Esc European Society Of Cardiology su Linee Guida per le Emergenze. Il Pdf, utile per studenti universitari di Biologia, illustra le linee guida europee per la gestione dello STEMI, coprendo diagnosi, tempistiche di intervento e terapie riperfusive, con un focus sulle complicanze post-infarto.
Mostra di più9 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
LINEE GUIDA PER LE EMERGENZE
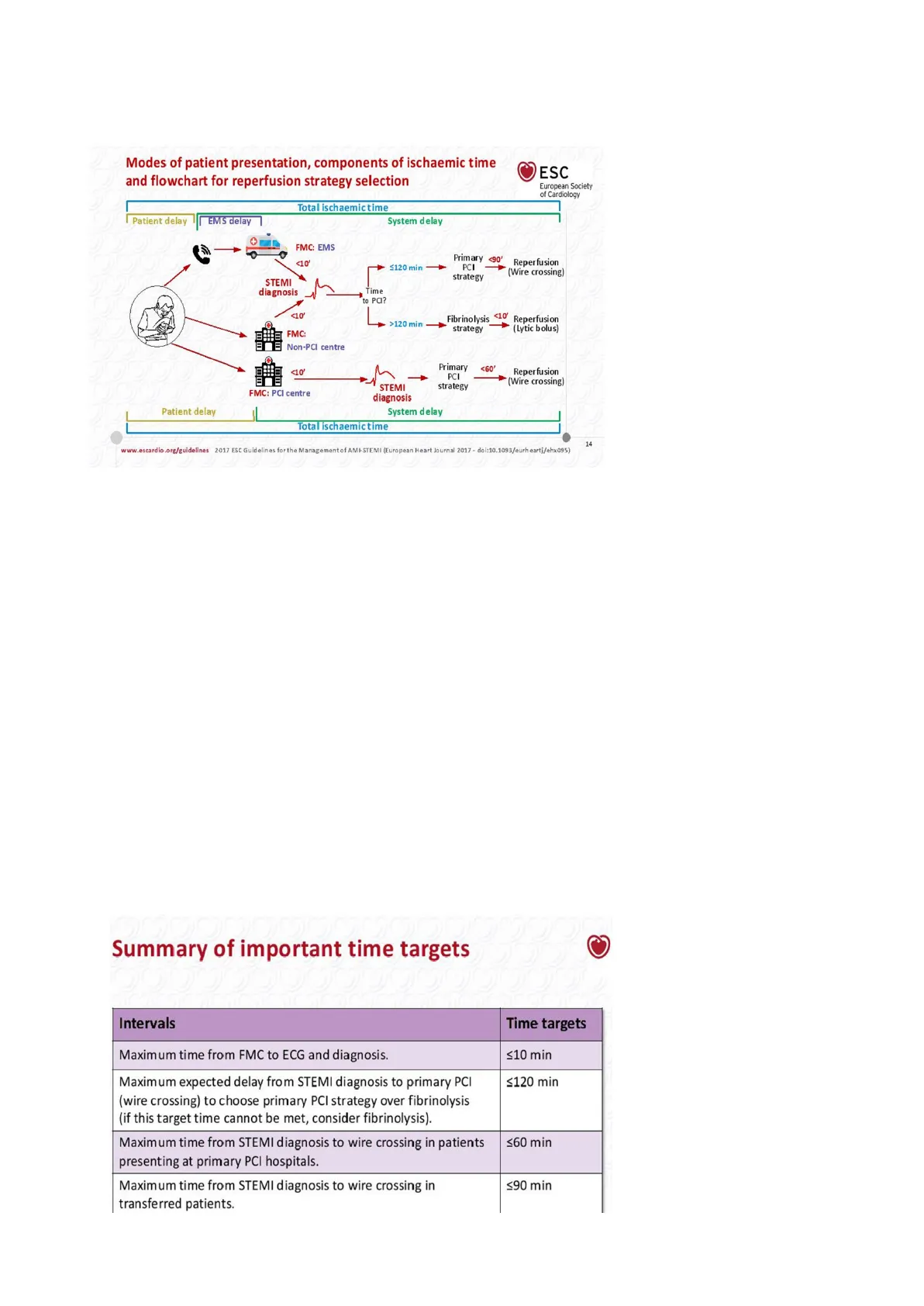
Linee guida europee del 2015. Modes of patient presentation, components of ischaemic time and flowchart for reperfusion strategy selection ESC European Society of Cardiology Total ischaemictime Patient delay EMS delay System delay FMC: EMS <10 ≤120 min Primary <90' PCI strategy Reperfusion (Wire crossing) STEMI diagnosis Time to PCI? <10 > >120 min- Fibrinolysis <10' strategy Reperfusion (Lytic bolus) FMC Non-PCI centre 10' Primary PCI strategy <60 Reperfusion (Wire crossing) FMC: PCI centre STEMI diagnosis Patient delay System delay 14 www.escardio.org/guidelines 2017 ESC Guidelines for the Management of AMI- STEMI (European Heart Journal 2017 - doi:10.1093/eurheartj/ehx095)
Arrivo al pronto soccorso, di un paziente con dolore toracico. Dall'arrivo al pronto soccorso alla diagnosi, deve passare massimo 10 minuti. Quindi, la diagnosi deve essere fatta in massimo 10 minuti, perché più tempo passa dall'inizio dei sintomi, più miocardio perdiamo.
Dopo aver capito che si tratta di uno STEMI (ST sopra), il secondo passo è portare il paziente in emodinamica, per effettuare una terapia riperfusiva immediata e angioplastica (PCI). Dobbiamo sapere se nel centro ospedaliero è presente l'emodinamica:
- Se ce l'emodinamica nello stesso ospedale, il tempo di preparazione deve essere massimo di 60 minuiti, cioè il tempo che va dall'interpretazione del tracciato, all'entrata in emodinamica del paziente.
- Se il paziente si trova in pronto soccorso, e nella struttura ospedaliera non è presente l'emodinamica, bisogna chiamare l'ospedale più vicino con l'emodinamica libera, e organizzare il trasferimento, che deve avvenire entro 90 minuti. Nel frattempo si somministra aspirina, eparina. Qualora la sala di emodinamica fosse occupata, farò il trombolitico per temporeggiare. Il trombolitico è un potente farmaco che nel 70% di casi riesce a sciogliere il trombo. Dopodiché quando si libererà l'emodinamica, il paziente verrà trasferito. Il tempo che deve trascorrere tra fibrinolisi (data dalla somministrazione del trombolitico) e l'angioplastica deve restare tra le 2-24 ore.
Summary of important time targets
Tabella riassuntiva delle tempistiche.
Intervals Time targets Maximum time from FMC to ECG and diagnosis. ≤10 min Maximum expected delay from STEMI diagnosis to primary PCI (wire crossing) to choose primary PCI strategy over fibrinolysis (if this target time cannot be met, consider fibrinolysis). ≤120 min Maximum time from STEMI diagnosis to wire crossing in patients presenting at primary PCI hospitals. ≤60 min Maximum time from STEMI diagnosis to wire crossing in transferred patients. ≤90 min Total ischaemic timeTerapia riperfusiva nello STEMI
Terapia riperfusiva farmacologica
Farmacologica - farmaci trombolitici
- SK Streptochinasi
- rPA reteplase
- rtPA alteplase
- TNKtPA tenecteplase ; si usa maggiormente tra i trombolitici NB: 1% di trombolisi può dare casi di EMORRAGGIA CELEBRALE.
Terapia riperfusiva meccanica
Meccanica: PTCA (angioplastica) tipi di angiopalstica:
- PTCA primaria: si effettua a tutti i pazienti
- PTCA di salvataggio, nel momento in cui sospettiamo che con la trombolisi non abbiamo risolto il problema.
- PTCA precoce dopo trombolisi: si fa entro 24 ore. Stiamo parlando dell'angioplastica che si effettua dopo aver somministrato il trombolitico.
Terapia riperfusiva: Trombolisi
Terapia riperfusiva: Trombolisi ( =lisi/scioglimento del trombo) In assenza di controindicazioni e se la PTCA 1aria non può essere eseguita entro il tempo raccomandato si effettua la Trombolisi pre-ospedaliera. NB: effettuare la trombolisi in ambulanza è sempre un rischio, perché il sopraslivellameto del tratto ST, non sempre è identificativo di uno STEMI. Infatti il tratto ST si può sopraslivellare anche in caso di pericardite. Non possiamo far correre rischi a un paziente che non presenta infarto, dandogli lo stesso un trombolitico, di cui non ha bisogno.
Contro indicazioni di terapia fibrinolitica (trombolisi).
Contra-indications to fibrinolytic therapy
Absolute Previous intracranial haemorrhage or stroke of unknown origin at anytime. Ischaemic stroke in the preceding 6 months. Central nervous system damage or neoplasms or arteriovenous malformation. Recent major trauma/surgery/head injury (within the preceding month). Gastrointestinal bleeding within the past month. Known bleeding disorder (excluding menses). Aortic dissection. Non-compressible punctures in the past 24 hours (e.g. liver biopsy, lumbar puncture).
Contra-indications to fibrinolytic therapy relative
Relative Transient ischaemic attack in the preceding 6 months.TRACCIATO: FC 71 /min mm/mU PEYLA 10 mm/mU FC 21 aUR SUL ـليملت١ COPIA 25 mm/s 0.15-35Hz F50 SBS Me 07. LUG. 04 08:45:08 LOSP.G. BOSCO CARDIOLOGIA P80Power D1-aVL-V1-V2-V3-V4-V5-V6. Possiamo dire che questa è uno STEMI anterolaterale pre-angioplastica (PTCA).
-PC 83/min peyta POST-PICA 18 mm/my 14 US 25 mm/# 0.15-35Hz F50 585 Me 07.LUG.04 10:13:19 OSP. G. BOSCO CARDIOLOGIA PBOPower In questo tracciato vediamo sopraslivellamento ST in: Stemi anterolaterale POST-angioplastica, con esito di riperfusione efficacie. Il tracciato normale.NB: Se dovessimo fare un ECG SOLO POST-Trombolitico, potremmo ottenere un tracciato che si stabilizza ma dopo qualche ora.
COMPLICANZE DELL'INFARTO
- Emodinamiche
- Meccaniche
- Aritmiche Il paziente dopo aver effettuato l'angioplastica deve essere monitorizzato per qualche giorno.
Complicanze emodinamiche
Complicanze emodinamiche sono:
- Insufficienza ventricolare sinistra
- shock cardiogeno
- infarto del ventricolo destro
Insufficienza ventricolare sinistra
Insufficienza ventricolare sinistra Tipica degli infarti più estesi con interessamento maggiormente della parete anteriore ed inferoposterolaterale del ventricolo sx. Spesso associata a marcata riduzione della frazione di eiezione. L'insufficienza ventricolare sinistra è tipica di infarti estesi, che interessano tante pareti miocardiche.
Shock cardiogeno
- Associato a danno miocardico esteso del ventr.sx (>40%)
- Maggiormente anziani con storia di pregresso IMA
- Circa il 10% è presente già al quadro d'esordio, mentre il restante 90% lo sviluppa durante il decorso
- Mortalità molto alta circa 50-60% NB: questi dati sono del 2000, oggi la mortalità è del 10-15%. Mentre la mortalità solo ospedaliera (cioè dei pazienti che arrivano in ospedale), per infarto è il 5%.
Diagnosi dello shock cardiogeno
La diagnosi dello shock cardiogeno:
- Ipotensione grave e persiste, <80mmHg
- Segni di ipoperfusione: estremità fredde, oliguria, obnubilamento.
- Il mancato riconoscimento può essere fatale.
Infarto del ventricolo destro
Infarto del ventricolo destro:
- L'infarto della parete INFERIORE (anomalie in D2,D3,aVF), si può complicare in infarto DESTRO, cioè del ventricolo destro (anomalie in: D2 D3 aVF - V3R V4R V5R). Un infarto inferiore può evolversi in infarto destro, perché l'arteria coronaria destra irrora la parete inferiore del ventricolo sinistro e la parete del ventricolo destro.Coronaria destra:
Coronaria destra
- NASCE DAL SENO AORTICO DX,
- DIRAMAZIONI:
- ARTERIA DEL CONO (50%):
- TRATTO DI EFFLUSSO V. DX
- ANASTOMOSI CON UN RAMO DELL'IVA SOTTO LA VALVOLA POLMONARE (CIRCOLO COLLATERALE DI VIEUSSENS)
- RAMO PER IL NSA:
- NODO SENO ATRIALE
- ARTERIA DISCENDENTE POST .: PARETE
DIAFRAMMATICA
- SETTO INFUNDIBOLARE
- RAMI MARGINALI ACUTI:
- PARETE LIBERA DEL V. DX
Coronary Arteries and Cardiac Veins
Coronary Arteries and Cardiac Veins Sternocostal Surface Sinuatrial (SA) nodal branch Left coronary artery Circumflex branch of left coronary artery Atrial branch of right coronary artery- Great cardiac [anterior interventricular) vein Anterior cardiac veins of right ventricle Anterior interventricular branch (left anterior descending) of left coronary arter Small cardiac vein Interventricular septal branches Right marginal branch of right coronary artery Right coronary artery ESEGUIRE: derivazioni destre V4R se infarto inferiore con compromissione emodinamica
- mortalità aumentata: 25-30% vs 6%
- IMA destro: 10-15% degli infarti inferiori
- ischemia ventricolo destro:50% degli infarti inferiori Trattamento opposto a quello dell'infarto con disfunzione del ventricolo sinistro Il diuretico è un farmaco che va bene somministrare a un paziente con insufficienza cardiaca, segni di insuff. Ventricolare sinistra, che presenta dispnea. In questo modo il paziente tempo 2 ore respirerà molto meglio. Questo vale per paziente con deficit contrattile del ventricolo sinistro. Un paziente con dispnea associata con deficit del ventricolo destro, dovremmo somministrare, un farmaco opposto al diuretico. In questi casi dobbiamo aggiungere liquidi.
INFARTO MIOCARDICO DESTRO terapia
- mantenimento di adeguato precarico ventricolare dx con infusione di 1-2 litri in 2 ore e successivamente a 100-200 ml/h
- supporto inotropo con dopamina
- precoce riperfusione (PTCA, trombolisi) Attenzione all'utilizzo di:
- nitrati
- morfina
- diuretici
COMPLICANZE MECCANICHE
- Rottura di cuore e/o del setto IV.
- Rottura di un muscolo papillare.
- Aneurisma della parete e trombosi.
- Pericardite.
Rottura della parete libera
Rottura della parete libera Fattori predisponenti:
- primo infarto sede anteriore
- età avanzata
- sesso femminile
- ipertensione nella fase acuta dell'IMA
- assenza di angina pre-infartuale
- assenza di circoli collaterali
- onde Q all'ECG uso di corticosteroidi o FANS
- trombolisi a più di 14 ore dall'esordio dei sintomi Clinica:
- ripresa di dolore toracico
- alterazioni ECG sopraslivellamento ST
- bradicardia
- collasso (tamponamento cardiaco)
- dissociazione elettromeccanica Tipologie di rottura della parete libera:
- rottura acuta di parete libera (75% dei casi)
- exitus in pochi minuti
- rottura subacuta (25%)
- piccole quantità di sangue raggiungono il pericardio con progressiva compromissione emodinamica
- pericardiocentesi:
- diagnostica
- terapeutica: in attesa dell'intervento
- coronarografia nei pazienti stabili
- mortalità operatoria 60%
Ventricular Septal Rupture Free Wall Rupture Mitral Regurgitation (Pap. M. dysfunction) Incidence 1-2% 3-5 d p MI Timing Phy Exam murmur 90% Thrill Common Echo Shunt Peric. Effusion Diast Press Equal. Regurg. Jet c-v wave in PCW AMERICAN COLLEGE . CARDIOLOGY FOUNDATION American Heart Association. Learn and Live Images: Courtesy of W D Edwards (Mayo Foundation) Data: Lavocitz. CV Rev Rpt 1984;5:948; Birnbaum. NEJM 2002;347:1426. 100
ROTTURA M. PAPILLARE QUADRO CLINICO
ROTTURA M. PAPILLARE QUADRO CLINICO: tipico degli infarti inferiori. I muscoli papillari sono muscoli interni al ventricolo di destra e sinistra, e tengono tese le cuspidi della valvola mitrale e tricuspide.
- COMPARSA DI SOFFIO OLOSISTOLICO DA INSUFF. MITRALICA: terapia unicamente CHIRURGICA con nuova protesi.
- COMPARSA DI INSUFFICIENZA CARDIACA INGRAVESCENTE CON STASI POLMONARE ED EPA
- IMPORTANZA DELL'ECOARDIOGRAMMA Clinica:
- improvviso deterioramento emodinamico in presenza di piccolo infarto inferiore
- soffio sistolico non sempre udibile: complicanze presenti sono; edema polmonare e riduzione della portata cardiaca.
Terapia medica
Terapia medica:
- contropulsazione aortica
- vasodilatazione con nitroprussiato di sodio
- inotropi
- coronarografia
- CHIRURGHICA 1-6% 3-6 d p MI JVD, EMD No 1-2% 3-5 d p MI murmur 50% Rare PA cath O2 step up