Farmaci antiaggreganti: meccanismi d'azione e usi terapeutici
Documento sui Farmaci Antiaggreganti. Il Pdf, di Biologia a livello universitario, esplora il processo emostatico, i meccanismi d'azione di farmaci come aspirina e NAO, le interazioni e gli effetti collaterali.
Mostra di più14 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
Farmaci Antiaggreganti: Processo Emostatico
FARMACI ANTIAGGREGANTI
Il processo emostatico prevede diverse fasi:
- emostasi primaria > caratterizzata dalla fase vascolare (vasocostrizione della muscolatura liscia vasale) e dalla fase piastrinica (adesione, attivazione, shape change, degranulazione, aggregazione)
- emostasi secondaria > caratterizzata dalla fase coagulativa con l'attivazione dei fattori plasmatici della coagulazione che porta alla sintesi di fibrina e quindi alla stabilizzazione del tappo piastrinico
- fase fibrinolitica > caratterizzata dalla dissoluzione del coagulo tramite l'azione della plasmina
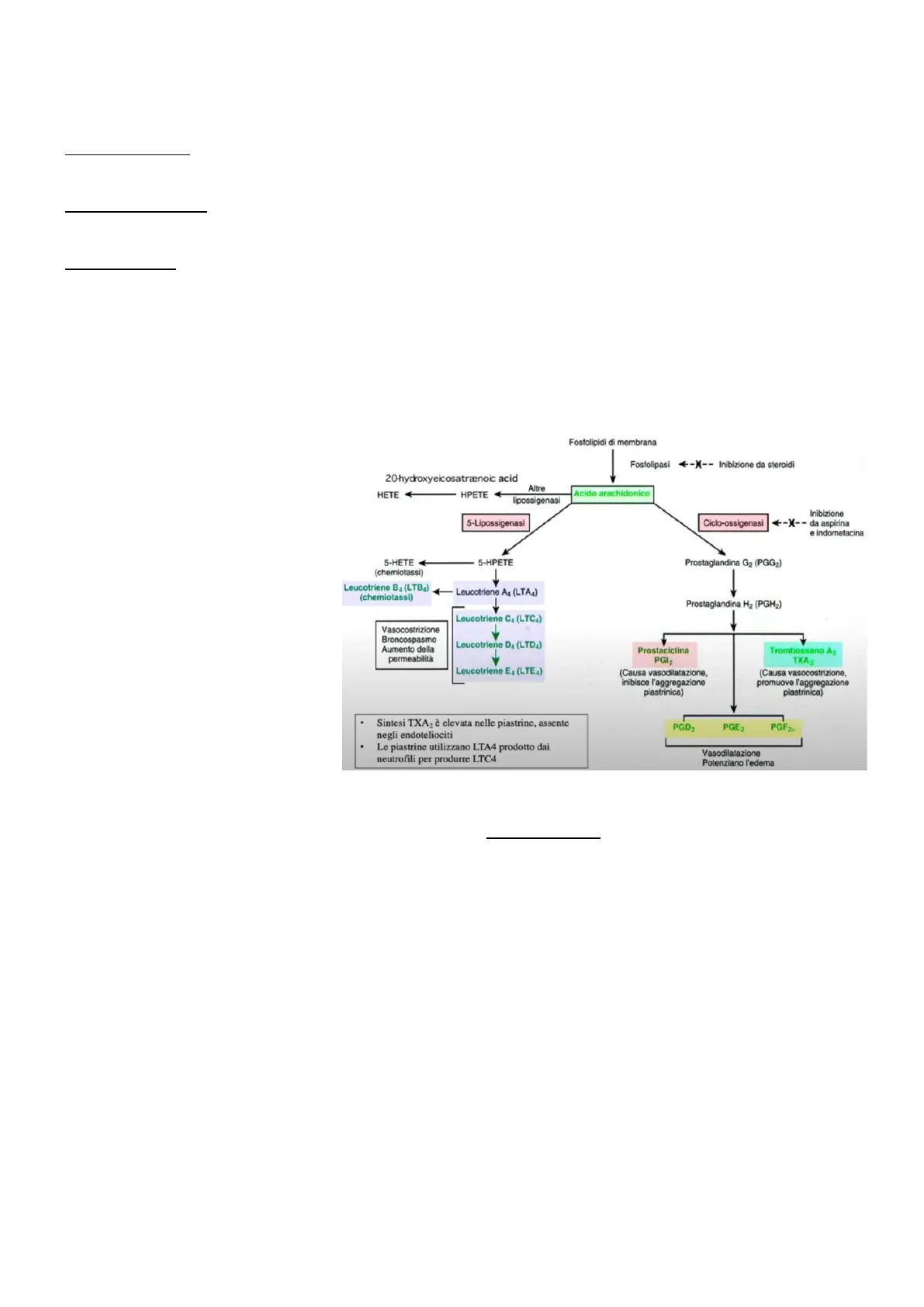
In riferimento alla fase piastrinica, l'integrità dello strato endoteliale impedisce fisiologicamente l'adesione e l'aggregazione piastrinica. Tuttavia in presenza di un danno endoteliale, l'esposizione del collagene tissutale e la maggiore sintesi del fattore di von Willebrand consentono la fase iniziale di adesione e attivazione piastrinica. L'attivazione piastrinica porta all'avvio del metabolismo dell'acido arachidonico:
- attivazione della fosfolipasi A2 che libera dallo scheletro dei fosfolipidi di membrana molecole di acido arachidonico
- l'acido arachidonico diventa substrato di due diversi enzimi, dai quali si otterranno i cosiddetti "eicosanoidi dell'acido arachidonico" ad effetto pro- infiammatorio e pro-aggregante (tranne le prostacicline, che vengono anche sintetizzate dalle cellule endoteliali integre per inibire l'attivazione inappropriata delle piastrine).
Fosfolipidi di membrana Fosfolipasi -X -- Inibizione da steroidi 20-hydroxyeicosatrænoic acid HETE HPETE lipossigenasi 5-Lipossigenasi Ciclo-ossigenasi Inibizione +-X -- da aspirina e indometacina 5-HETE (chemiotassi) 5-HPETE Prostaglandina G2 (PGG2) Leucotriene B4 (LTB4) 4 Leucotriene A4 (LTA4) (chemiotassi) Prostaglandina H2 (PGH2) Leucotriene CA (LTCA) Vasocostrizione Broncospasmo Aumento della permeabilità Leucotriene DA (LTDA) Prostaciclina PGI2 Trombossano Az TXA Leucotriene E4 (LTEa) (Causa vasodilatazione, inibisce l'aggregazione piastrinica) (Causa vasocostrizione, promuove l'aggregazione piastrinica) . Sintesi TXA2 è elevata nelle piastrine, assente negli endoteliociti PGD2 PGE2 PGF2. · Le piastrine utilizzano LTA4 prodotto dai neutrofili per produrre LTC4 Vasodilatazione Potenziano l'edema
- Enzima ciclossigenasi (COX) o prostaglandino-sintetasi > trombossano A2 (TXA2) con attività pro-aggregante, prostaglandine (con attività pro-infiammatorie) e prostacicline. Dell'enzima COX sono note tre isoforme: - COX-1 è l'isoforma costitutiva normalmente espressa nelle cellule (soprattutto piastrine) - COX-2: è un'isoforma inducibile, cioè non è sempre funzionante all'interno delle cellule ma si attiva solo in seguito a danno tissutale - COX-3: si ritiene che questa isoforma si trovi a livello centrale
- Enzima 5-lipossigenasi > leucotrieni
Quindi le piastrine attivate liberano il contenuto dei loro granuli, tra cui ADP, serotonina e TXA2 che amplificano ulteriormente il processo di attivazione. Inoltre le piastrine attivate tendono ad aggregarsi tramite formazione di legami crociati tra fibrinogeno (proveniente dalla cascata coagulativa) e complesso glicoproteico 2b/3a > formazione e stabilizzazione del tappo piastrinico.
Meccanismo d'Azione dei Farmaci Antiaggreganti
> Altre Acido arachidonicoPAR-1 Antagonists: GPIlb/Illa Thrombin GPID-IX-V TxA2 E5555 Vorapaxar GP-VI ADP Glycoprotein llb/Illa Inhibitors: Abciximab Eptifibatide Tirofiban ADP Receptor Antagonists: Cangrelor Clopidogrel Elinogrel Prasugrel Ticagrelor Ticlopidine Intracellular Signaling Activation Thromboxane Inhibitors: Aspirin Platelet Endothelium PLAQUE I farmaci antiaggreganti agiscono interferendo con specifiche fasi del processo di attivazione e aggregazione piastrinica. Questi farmaci sono utili nel prevenire lo sviluppo di trombosi principalmente a livello arterioso (le eparine invece, anticoagulanti, agiscono sulla componente venosa) > quindi i farmaci antiaggreganti trovano indicazione nella prevenzione di malattie coronariche (infarto miocardico), cerebrali (attacchi ischemici transitori, ictus) e periferiche (infarto intestinale, malattie degli arti inferiori) > riducono notevolmente il rischio cardiovascolare in soggetti a rischio (ipertensione, diabete, obesità, dislipidemia).
In base al proprio meccanismo d'azione, tali farmaci vengono distinti in:
Farmaci che modulano il metabolismo dell'acido arachidonico Aspirina (acido acetilsalicilico)
Farmaci che inibiscono il recettore piastrinico P2Y12 dell'ADP Cangrelor, Clopidogrel, Elinogrel, Prasugrel, Ticagrelor, Ticlopidina
Farmaci che inibiscono la glicoproteina 2b/3a Abciximab, Eptifibatide, Tirofiban
Farmaci che inibiscono il recettore piastrinico della trombina PAR-1 Vorapaxar, E5555 (non vengono utilizzati)
Aspirina: Meccanismo d'Azione e Usi
ASPIRINA (guardare anche lezione sui FANS) Meccanismo d'azione L'aspirina (acido acetilsalicilico) è un farmaco antinfiammatorio non steroideo (FANS) appartenente alla famiglia dei salicilati dotato di proprietà antinfiammatoria, analgesica e antipiretica. La sua azione antinfiammatoria è da ricondurre al meccanismo di inibizione della sintesi delle prostaglandine, mediatori del processo infiammatorio; inoltre inibisce la sintesi di TXA2 fondamentale per l'attivazione e l'aggregazione piastrinica > quindi anche funzione antiaggregante. Queste sue azioni sono dovute al fatto che inattiva in maniera irreversibile l'enzima COX-1 attraverso una reazione di acetilazione di un residuo di serina sul sito attivo. Questo porta:
- diminuita liberazione di TXA2 > minore attivazione piastrinica
- spostamento dell'equilibrio dei mediatori chimici verso gli effetti antiaggreganti della prostaciclina > minore aggregazione piastrinica (tuttavia un eccessivo dosaggio aumenta la tossicità del farmaco e la possibilità che venga inibita anche la formazione di prostaciclina)
Questi effetti hanno una durata che corrisponde alla vita media delle piastrine, circa 7-10 giorni (le piastrine non hanno nucleo, quindi non possono sintetizzare nuove molecole di enzima rispetto a quelle già presenti e bloccate in maniera irreversibile). Ricordiamo come l'aspirina è l'unico FANS utilizzato come antiaggregante in quanto è l'unico che provoca inibizione irreversibile della ciclossigenasi. Usi terapeutici Analgesico per dolori specifici (es. emicrania, dolori mestruali), antipiretico (in situazioni ristrette), profilassi tromboembolia (cardioaspirina) Farmacocinetica Somministrata per via orale, l'aspirina si assorbe per diffusione passiva e viene rapidamente idrolizzata a livello epatico ad acido salicilico (emivita aspirina = 15-20 minuti, emivita metabolita = dalle 3 alle 12 ore). Dopo reazione diconiugazione con acido glucuronico viene eliminata tramite le urine. Per quanto riguarda la posologia per l'effetto antiaggregante:
- per pazienti con peso corporeo < 75 kg -> bassa dose da 50 a 100 mg
- per pazienti con peso corporeo > 75 kg > posologia variabile da 100 a 300-325 mg
Dosi più elevate del farmaco non migliorano l'efficacia, anzi la diminuiscono a causa dell'inibizione della produzione di prostaciclina, inoltre si aumenta la tossicità con elevato rischio di emorragie (gli antiaggreganti causano un aumento del tempo di emorragia). Interazioni farmacologiche Alcune associazioni sono assolutamente vietate, es. Metotrexato (possibile aumento dei suoi effetti tossici) o Warfarin (a causa del potenziamento dell'effetto anticoagulante aumentato rischio di emorragie). Altre associazioni sono invece non raccomandate, ma se necessario il medico deve valutare il rapporto rischio-beneficio:
- altri antiaggreganti piastrinici per aumentato rischio di emorragie (somma dell'effetto antiaggregante)
- anticoagulanti per aumentato rischio di emorragie
- altri FANS per aumentato rischio di effetti indesiderati gravi
- SSRI per aumentato rischio di sanguinamento dell'apparato gastrointestinale
Effetti Collaterali dell'Aspirina
Effetti collaterali Gli effetti indesiderati osservati più frequentemente (e tipici anche di altri FANS) interessano il tratto gastrointestinale: nausea, vomito, diarrea, pirosi, dolore addominale, esofagite e infiammazione gastrointestinale che può evolvere in ulcere/erosioni. Questo si verifica perché l'aspirina e tutti i FANS che agiscono sulla COX-1 hanno come insito meccanismo d'azione la riduzione del muco protettivo a livello della mucosa gastrica. I FANS possono danneggiare la mucosa gastro-duodenale attraverso due meccanismi principali:
- un effetto diretto locale che si verifica dopo assunzione orale del farmaco > a causa dello loro liposolubilità, i FANS possono diffondere attraverso le membrane cellulari nelle cellule della mucosa gastrica; ciò determina alterata permeabilità cellulare con retrodiffusione di ioni idrogeno dal lume, indebolimento dei fattori difensivi (minore produzione di muco) e conseguente danno alla mucosa
- un effetto sistemico secondario all'assorbimento del farmaco > a causa dell'inibizione della ciclossigenasi, si ha una ridotta sintesi di prostaglandine, sostanze che a livello locale gastroduodenale stimolano la produzione di muco e bicarbonato, nonché incrementano il flusso ematico locale svolgendo così effetto citoprotettivo sulle cellule della mucosa. Inoltre l'inibizione della ciclossigenasi spinge l'equilibrio sull'azione della 5-lipossigenasi, con formazione di leucotrieni che esercitano invece effetti lesivi sulla mucosa gastrica
Altri effetti più rari sono: reazioni di ipersensibilità all'eccipiente, anemia da sanguinamento gastrointestinale, trombocitopenia e sindrome di Reye (rarissima, caratterizzata da segni di sofferenza encefalica: sonnolenza, disorientamento, confusione, delirio fino a convulsioni o perdita di coscienza).
Antagonisti del Recettore P2Y12 dell'ADP
ANTAGONISTI DEL RECETTORE P2Y12 dell'ADP Meccanismo d'azione I farmaci di questa classe inibiscono in modo irreversibile il legame dell'ADP ai recettori P2Y12 presenti sulle piastrine > in questo modo si blocca l'attivazione dei recettori gp2b/3a necessari alle piastrine per il legame al fibrinogeno e alle altre piastrine.Usi terapeutici La Ticlopidina è utilizzata per ridurre il rischio di ictus in persone che ne hanno già avuto uno o che ne hanno manifestato i campanelli d'allarme, ma non possono ridurre i rischi assumendo aspirina perché allergici a quest'ultima. Il Clopidogrel (Plavix nome commerciale) è utilizzato per prevenire pericolosi problemi cardiovascolari in persone che hanno avuto un ictus o un infarto, inclusi coloro che hanno dovuto affrontare procedure come angioplastica e inserimento di stent o bypass coronarici. Il deposito di uno stent a livello di una coronaria favorisce il deposito piastrinico, aumentando il rischio di fenomeni trombotici. Per ovviare a tale problema sono stati ideati degli stenti che presentano un supporto con un polimero del Clopidogrel a lento rilascio, permettendo quindi all'individuo di poter sopportare una patologia trombotica per almeno un anno. Tra tutti il Clopidogrel è quindi quello che ha maggiori indicazioni terapeutiche. Addirittura nei pazienti con sindrome coronarica acuta la terapia consiste in una doppia anti-aggregazione associando al Clopidogrel (sempre 75 mg) l'aspirina > si possono associare perché agiscono su substrati differenti e portano ad un potenziamento dell'effetto antiaggregante. Quando poi si deve passare ad una singola anti-aggregazione si toglie il Clopidogrel (lasciando l'aspirina) perché ha comunque un maggior rischio di sanguinamento e maggiori interazioni farmacologiche. Tuttavia c'è una eccezione, cioè vi è un caso in cui si lascia il Clopidogrel e si toglie l'aspirina (oltre ovviamente al caso in cui il paziente è allergico all'aspirina): paziente con fibrillazione atriale, perché si è visto che il Clopidogrel in questo caso ha migliore attività. C'è anche da considerare che il Clopidogrel è più semplice da utilizzare perché ha un dosaggio fisso di 75 mg, mentre il dosaggio dell'aspirina deve essere sempre ottimizzato in base al paziente. Il Prasugrel, il Cangrelor e il Ticagrelor sono poco utilizzati perché si associano ad un elevatissimo sanguinamento.
Farmacocinetica e Confronto tra Antiaggreganti
Farmacocinetica Aspirina Clopidogrel Prasugrel Ticagrelor Cangrulor Classe FANS Tienopiridina Tienopiridina Cicloopentil triazolo pirimidina Adenosina trifosfato Analogo di Farmaco SI Profarmaco CYP2C19/9 Profarmaco esterasi e CYP450 SI + metabolita attivo SI Meccanismo d'azione Inibizione COX Antagonista irreversibile recettore P2Y12 Antagonista reversible recettore P2Y12 Tempo di picco 1-2 ore 45 minuti 30 min 1,5 ore 2 min Emivita 4-6 ore 6 ore 7 ore 7 ore 3-6 minuti Biodisponibilità 80% 50% 80% 36% 100% Durata affetto 7-10 giorni 3-10 giorni 7-10 giorni 3-5 giorni 1-2 ore Dose di carico 300 mg 300-600 mg 00 mg 180 mg+2 30 mcg/kg e.v.bolo. Dose mantenimento 75 mg 75 mg 10 mg 90 mg 2 4 mog/kg/min e.v infusione. Tempo Sospensione prima Intervento non acuto 5 giorni 5 giorni 7 giorni 3 giorni 1 ora Indicazione SCA, IMA PCI, SCA, SCAD, recente stroke SCA, PCI SCA, PCI PCI Dose in IRC stadio V (<15 mL/min) No Solo per prevenzione della trombosi dello stent) NO NO Nessun aggiustamento di dose
Nell'immagine vengono messi a confronti l'aspirina con i vari anti- aggreganti che agiscono sul recettore P2Y12. Si può vedere come il Clopidogrel è un profarmaco che viene attivato a livello epatico dal citocromo CYP2C19/9; poiché la terapia antiaggregante piastrinica può causare emorragie digestive è necessario associare un gastroprotettore. Sicuramente però tra tutti il Clopidogrel non può essere associato a farmaci che inibiscono il citocromo CYP2C19/9 come l'Esomeprazolo.
Guardando altri parametri della tabella, possiamo vedere come il "tempo di picco" sia uguale per quasi tutti tranne che per il Cangrelor che è molto rapido (2 minuti), così come è rapida la durata dell'effetto farmacologico; questo perché tutti questi farmaci vengono somministrati per os, mente il Cangrelor viene somministrato per via endovenosa (infetto rispetto agli altri presenta anche una biodisponibilità del 100%). Gli altri farmaci hanno invece una durata di effetto di circa 7/10 giorni (vita media delle piastrine), compresa l'aspirina; questo è importante perché in caso di un intervento non acuto bisogna sospendere il farmaco per evitare fenomeni emorragici. Se si dovessero aspettare 10 giorni l'effetto del farmaco viene a mancare, per cui il paziente non ha rischi emorragici ma aumenta notevolmente il rischio trombotico. Quindi quanto tempo prima bisogna sospendere il farmaco? La durata varia da farmaco a farmaco, però si preferisce in linea di massima sospenderlo 3/massimo 5 giorni prima dall'intervento così che il paziente ha il 50% delle piastrine che risponderanno, avendo effetti positivi sia sul rischio di sanguinamento sia sulla protezione cardiovascolare. Ovviamente nei casi di interventi acuti (es. addome acuto, paziente politraumatizzato) non si può aspettare di intervenire per sospendere il farmaco!